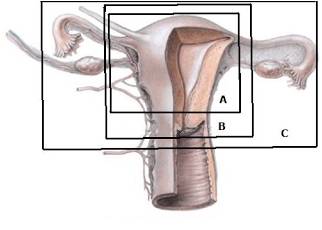
HYSTÉRECTOMIE
A : Sub-Totale Consevatrice
B : Totale Conservatrice
C : Totale avec Annexectomie
Fiche d’information aux patientes
HYSTÉRECTOMIE
Madame,
le Docteur Georges BADER vous a proposé un traitement chirurgical nommé hystérectomie.
Ce document d’information a pour but de vous expliquer les principes de cette intervention.
QU’EST-CE QU’UNE HYSTÉRECTOMIE ?
L’hystérectomie consiste en l’ablation chirurgicale de l’utérus. Si elle comporte l’ablation du col de l’utérus, il s’agit alors d’une hystérectomie totale. Le col utérin est conservé dans l’hystérectomie sub-totale. Selon les cas, il peut être souhaitable ou nécessaire de réaliser l’ablation des ovaires et des trompes : dans ce cas l’intervention est nommée hystérectomie avec annexectomie (encore appelée hystérectomie non conservatrice).
L’intervention peut être réalisée sous anesthésie générale ou loco-régionale (péridurale ou rachianesthésie), selon votre choix et les décisions du chirurgien et de l’anesthésiste.
L’intervention peut être réalisée par 3 voies d’abord différentes :
COMMENT SE DEROULE L’HOSPITALISATION ?
Avant l’opération :
Une consultation pré-anesthésique doit être réalisée avant l’intervention. Vous serez hospitalisée la veille ou le jour même de l’opération. Après une prémédication, vous serez conduite au bloc opératoire, une perfusion sera mise en place puis l’anesthésie sera réalisée.
Il est indispensable de ne prendre aucun médicament contenant de l’aspirine dans les 10 jours avant et après l’intervention.
Après l’opération :
Vous passerez en salle de réveil où la surveillance post-opératoire sera faite pendant 2 heures environ, avant de retourner dans votre chambre. La sonde urinaire est enlevée le lendemain de l’intervention, la perfusion intraveineuse est laissée en place pendant 24 à 48 heures en fonction de la reprise du transit intestinal. Après intervention par voie basse une mèche ou compresse est parfois mise en place dans le vagin à la fin de l’intervention ; elle sera retirée dans les 24 à 48 heures. En cas d’ouverture de l’abdomen (laparotomie), un drain est parfois mis en place pour quelques jours sous la paroi de l’abdomen pour éviter la constitution d’un hématome.
La prévention d’une phlébite des membres inférieurs est assurée par un lever précoce, un traitement anticoagulant et le port de bas de contention. Un saignement vaginal modéré est banal au cours de la période post-opératoire.
La reprise d’une alimentation normale se fait en général dans les 2 à 3 jours suivant l’intervention, en fonction de la reprise du transit intestinal.
La sortie a généralement lieu entre le 2ème (hystérectomie vaginale ou hystérectomie coelioscopique) et le 4èmé jour postopératoire (hystérectomie par laparotomie).
Il est recommandé d’attendre 1 mois après l’opération pour reprendre des bains, 45 jours pour reprendre une activité sexuelle (à l’exception de l’hystérectomie sub-totale), et 2 à 3 mois pour la reprise du sport en cas d’hystérectomie par laparotomie.
Après votre retour à domicile, si des douleurs, des saignements, des vomissements, de la fièvre, une douleur dans les mollets ou toute autre anomalie apparaissent, il est indispensable de consulter votre médecin.
QUELLES SONT LES CONSÉQUENCES D’UNE HYSTÉRECTOMIE ?
1. Si vous n’êtes pas ménopausée avant l’intervention :
Les principales manifestations après une hystérectomie sont l’absence de règles et de possibilité de grossesse, ce qui ne signifie pas que vous serez ménopausée. Si les ovaires sont laissés en place, leur fonction persiste jusqu’à votre ménopause naturelle. Il n’y a le plus souvent ni bouffées de chaleur ni autre manifestation de ménopause après l’intervention. Si les ovaires sont retirés, l’intervention entraîne la ménopause et vous pourrez avoir alors des manifestations telles que des bouffées de chaleur. Vous pourrez, dans ce cas, discuter avec votre médecin de la possibilité d’un traitement hormonal substitutif.
2. Si vous êtes ménopausée avant l’intervention :
Il n’y aura pas de modification particulière.
3. Dans tous les cas :
L’hystérectomie ne modifie pas la possibilité des rapports sexuels. Il n’y a aucune raison pour que vous ayez des manifestations telles qu’une prise de poids ou une dépression, quelquefois imputées à l’hystérectomie. Si vous le souhaitez, il vous est possible de rencontrer en consultation une psychologue.
La pièce opératoire (l’utérus +/- les ovaires) est toujours analysée et le résultat de cette analyse vous sera communiqué par votre chirurgien.
LES RISQUES ET LES COMPLICATIONS DE L’INTERVENTION
L’hystérectomie est une intervention courante et bien réglée dont le déroulement est simple dans la très grande majorité des cas.
Pendant l’intervention :
Comme pour toute intervention chirurgicale, cette intervention peut comporter très exceptionnellement un risque vital ou des séquelles graves.
Certains risques peuvent être favorisés par votre état, vos antécédents ou par un traitement pris avant l’opération.
Il est impératif d’informer le médecin de vos antécédents (personnels et familiaux) et de l’ensemble des traitements et médicaments que vous prenez.
Cette feuille d’information ne peut sans doute pas répondre à toutes vos interrogations. N’hésitez pas à questionner votre chirurgien.
A : Sub-Totale Consevatrice
B : Totale Conservatrice
C : Totale avec Annexectomie
Fiche d’information aux patientes
HYSTÉRECTOMIE
Madame,
le Docteur Georges BADER vous a proposé un traitement chirurgical nommé hystérectomie.
Ce document d’information a pour but de vous expliquer les principes de cette intervention.
QU’EST-CE QU’UNE HYSTÉRECTOMIE ?
L’hystérectomie consiste en l’ablation chirurgicale de l’utérus. Si elle comporte l’ablation du col de l’utérus, il s’agit alors d’une hystérectomie totale. Le col utérin est conservé dans l’hystérectomie sub-totale. Selon les cas, il peut être souhaitable ou nécessaire de réaliser l’ablation des ovaires et des trompes : dans ce cas l’intervention est nommée hystérectomie avec annexectomie (encore appelée hystérectomie non conservatrice).
L’intervention peut être réalisée sous anesthésie générale ou loco-régionale (péridurale ou rachianesthésie), selon votre choix et les décisions du chirurgien et de l’anesthésiste.
L’intervention peut être réalisée par 3 voies d’abord différentes :
- Hystérectomie vaginale (ou par voie basse) : l’intervention se déroule alors par les voies naturelles et ne comporte pas d’incision abdominale. Il est cependant parfois nécessaire pour faciliter certains temps opératoires, d’avoir recours à une cœlioscopie. En cas de difficulté ou de complication peropératoire, le chirurgien peut décider de changer de voie d’abord (laparoconversion ou cœlioscopie), en terminant l’intervention par voie abdominale.
- Hystérectomie coelioscopique : cette voie est proposée aux femmes n’ayant jamais accouché, ayant un vagin étroit ou lorsque le volume de l’utérus et les antécédents chirurgicaux n’autorisent pas l’hystérectomie vaginale.
- Hystérectomie par laparotomie (ou par voie haute) : l’intervention est réalisée par une ouverture de l’abdomen, généralement horizontale, parfois verticale, entre le pubis et l’ombilic.
COMMENT SE DEROULE L’HOSPITALISATION ?
Avant l’opération :
Une consultation pré-anesthésique doit être réalisée avant l’intervention. Vous serez hospitalisée la veille ou le jour même de l’opération. Après une prémédication, vous serez conduite au bloc opératoire, une perfusion sera mise en place puis l’anesthésie sera réalisée.
Il est indispensable de ne prendre aucun médicament contenant de l’aspirine dans les 10 jours avant et après l’intervention.
Après l’opération :
Vous passerez en salle de réveil où la surveillance post-opératoire sera faite pendant 2 heures environ, avant de retourner dans votre chambre. La sonde urinaire est enlevée le lendemain de l’intervention, la perfusion intraveineuse est laissée en place pendant 24 à 48 heures en fonction de la reprise du transit intestinal. Après intervention par voie basse une mèche ou compresse est parfois mise en place dans le vagin à la fin de l’intervention ; elle sera retirée dans les 24 à 48 heures. En cas d’ouverture de l’abdomen (laparotomie), un drain est parfois mis en place pour quelques jours sous la paroi de l’abdomen pour éviter la constitution d’un hématome.
La prévention d’une phlébite des membres inférieurs est assurée par un lever précoce, un traitement anticoagulant et le port de bas de contention. Un saignement vaginal modéré est banal au cours de la période post-opératoire.
La reprise d’une alimentation normale se fait en général dans les 2 à 3 jours suivant l’intervention, en fonction de la reprise du transit intestinal.
La sortie a généralement lieu entre le 2ème (hystérectomie vaginale ou hystérectomie coelioscopique) et le 4èmé jour postopératoire (hystérectomie par laparotomie).
Il est recommandé d’attendre 1 mois après l’opération pour reprendre des bains, 45 jours pour reprendre une activité sexuelle (à l’exception de l’hystérectomie sub-totale), et 2 à 3 mois pour la reprise du sport en cas d’hystérectomie par laparotomie.
Après votre retour à domicile, si des douleurs, des saignements, des vomissements, de la fièvre, une douleur dans les mollets ou toute autre anomalie apparaissent, il est indispensable de consulter votre médecin.
QUELLES SONT LES CONSÉQUENCES D’UNE HYSTÉRECTOMIE ?
1. Si vous n’êtes pas ménopausée avant l’intervention :
Les principales manifestations après une hystérectomie sont l’absence de règles et de possibilité de grossesse, ce qui ne signifie pas que vous serez ménopausée. Si les ovaires sont laissés en place, leur fonction persiste jusqu’à votre ménopause naturelle. Il n’y a le plus souvent ni bouffées de chaleur ni autre manifestation de ménopause après l’intervention. Si les ovaires sont retirés, l’intervention entraîne la ménopause et vous pourrez avoir alors des manifestations telles que des bouffées de chaleur. Vous pourrez, dans ce cas, discuter avec votre médecin de la possibilité d’un traitement hormonal substitutif.
2. Si vous êtes ménopausée avant l’intervention :
Il n’y aura pas de modification particulière.
3. Dans tous les cas :
L’hystérectomie ne modifie pas la possibilité des rapports sexuels. Il n’y a aucune raison pour que vous ayez des manifestations telles qu’une prise de poids ou une dépression, quelquefois imputées à l’hystérectomie. Si vous le souhaitez, il vous est possible de rencontrer en consultation une psychologue.
La pièce opératoire (l’utérus +/- les ovaires) est toujours analysée et le résultat de cette analyse vous sera communiqué par votre chirurgien.
LES RISQUES ET LES COMPLICATIONS DE L’INTERVENTION
L’hystérectomie est une intervention courante et bien réglée dont le déroulement est simple dans la très grande majorité des cas.
Pendant l’intervention :
- L’ouverture de l’abdomen : elle peut parfois s’avérer nécessaire alors que l’intervention était prévue par voie basse ou par cœlioscopie. La voie d’abord peut être modifiée (laparoconversion) selon les constatations faites au cours de l’intervention, ou lors de la survenue de complications peropératoires.
- L’hémorragie : elle peut rarement nécessiter une transfusion sanguine.
- Les lésions d’organe(s) de voisinage de l’utérus : elles peuvent se produire de manière exceptionnelle : blessure intestinale, des voies urinaires ou des vaisseaux sanguins, nécessitant une prise en charge chirurgicale spécifique.
- L’hématome de la paroi abdominale : il nécessite le plus souvent des soins locaux, mais une évacuation chirurgicale est rarement nécessaire.
- L’abcès de la cicatrice abdominale ou vaginale: il est traité par des soins locaux, parfois par un drainage chirurgical.
- L’infection urinaire : elle est généralement sans gravité et traitée par antibiotiques.
- La phlébite des membres inférieurs et l’embolie pulmonaire : Leur prévention repose sur le lever précoce, le port de bas de contention et d’injections quotidiennes d’anticoagulant.
- L’occlusion intestinale : elle peut nécessiter un traitement médical, voire une réintervention chirurgicale.
Comme pour toute intervention chirurgicale, cette intervention peut comporter très exceptionnellement un risque vital ou des séquelles graves.
Certains risques peuvent être favorisés par votre état, vos antécédents ou par un traitement pris avant l’opération.
Il est impératif d’informer le médecin de vos antécédents (personnels et familiaux) et de l’ensemble des traitements et médicaments que vous prenez.
Cette feuille d’information ne peut sans doute pas répondre à toutes vos interrogations. N’hésitez pas à questionner votre chirurgien.